小肠类癌
概述:小肠类癌(carcinoid of small intestine)起源于小肠黏膜组织,多发生于末端回肠亦可见于十二指肠。发生于小肠的类癌有其特殊的生物学行为,包括病变多发、伴发其他部位原位癌及引起类癌综合征等。
 流行病学
流行病学
流行病学:欧美国家小肠类癌占小肠恶性肿瘤的30.9%,为第2位,相对多见。其中绝大部分(87.3%)位于回肠,空肠仅占7.9%,十二指肠为4.9%。国内综合文献统计小肠类癌仅占小肠恶性肿瘤的2.1%,较罕见。小肠类癌可发生于任何年龄,但以50~80岁的中老年人多见。男女发病率无性别差异。
 病因
病因
病因:目前没有相关内容描述
 发病机制
发病机制
发病机制:
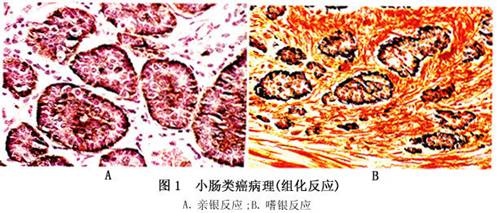
1.组织化学与免疫组化 小肠类癌起源于肠黏膜腺管基底部的Kulchitsky细胞,Kulchitsky细胞又称肠嗜铬细胞,典型的肠嗜铬细胞内含有分泌颗粒,在组织化学水平上具有亲银性,故又称嗜银细胞癌。小肠类癌重氮反应阳性,黏膜染色通常阴性(图1)。免疫组织化学染色,如NSE、chromogranin A、synaptophysin等阳性,提示肿瘤有向上皮和神经内分泌双向分化的反应。
2.病理形态
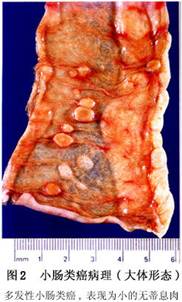
(1)大体形态:约80%的小肠癌发生在回肠端60cm的范围内,其在黏膜下生长,多为1~3cm的黏膜下结节,呈广基息肉状。偶有大于10cm者。切面呈灰白色或淡黄色,界限清楚,质硬。部分病例仅见黏膜下层局限性增厚,或呈息肉状隆起,肿瘤表面覆盖正常黏膜,溃疡或出血少见(图2)。但20%~30%的病例可为多发性癌灶,同时可有数个或数十个癌灶。另外,约20%小肠类癌患者同时存在或以后发生身体其他部位的恶性肿瘤,其原因尚不清楚。小肠类癌生长相当缓慢。
(2)组织形态及分类:传统的观念认为类癌属于低度恶性肿瘤,但随着对该肿瘤的深入研究及随访观察,发现不同类型的类癌其生物学行为不同,恶性程度亦不同。据此可将类癌分为3类:
①典型的类癌:是由紧密排列的多灶性实性团块或小岛所构成,可排呈小梁状、缎带状、小管状、腺泡状或菊形团样。瘤细胞较小,大小较一致,呈圆形或多边形,细胞边界不清晰,染色质均细,核仁不明显,核分裂象罕见,属于低度恶性肿瘤(图3)。
②不典型类癌:其组织学特征与典型类癌相似,但瘤细胞伴一定程度的异型性,表现为核的多形性,核染色质增多,核仁清楚,核分裂象多见,并可见瘤细胞灶性坏死,属于中度恶性肿瘤。
③低分化神经内分泌癌(小细胞癌):其形态似肺的燕麦细胞癌。癌细胞小,胞浆少,核深染,圆形或短梭形,核仁不明显,癌细胞排列呈不规则的实性团块或索状,常见坏死,属于高度恶性肿瘤。
3.转移途径 至诊断明确时,多数小肠类癌已穿透肠壁(70%~80%),可直接浸润肠系膜,引起小肠系膜缩短和缠绕。淋巴结转移较常见,约30%~40%已有单纯淋巴结转移。血行转移最常见是肝脏(约30%),肝转移灶常比原发癌灶大数倍。有无转移与肿瘤的大小密切相关,据报道肿瘤直径<1cm时仅2%发生转移,1~2cm约50%出现转移,>2cm则80%已有转移。
3.生物学特性 小肠类癌可分泌一些血管活性物质,如5-羟色胺、缓激肽、组织胺及儿茶酚胺等40多种肽类激素。5-羟色胺被肝脏及肺内的单胺氧化酶分解为5-羟吲哚乙酸,经尿液排出体外。若肿瘤释放大量5-羟色胺等血管活性物质,未能及时被全部分解,则可引起类癌综合征。约10%的小肠类癌患者出现典型的类癌综合征,此时,绝大多数已有肝转移。估计在出现类癌综合征之前,小肠类癌平均已生长了9年。
 临床表现
临床表现
临床表现:类癌早期常无症状,多数病人在剖腹探查时发现,有时可在内镜检查并取活检,经组织病理学检查偶尔发现。肿瘤增大或发生肠套叠、
肠梗阻时才发生症状。
1.
肠梗阻 小肠类癌所致梗阻常是由于肿瘤浸润生长在局部引起显著纤维组织反应造成肠腔狭窄或肠袢粘连成团,或肠扭转、肠套叠所致,而非肿瘤突入肠腔所致,与肿瘤直径无关。查体腹部可触及包块,肠鸣音亢进。
2.类癌综合征 是指类癌组织细胞释放大量肽胺类激素进入血液循环后,引起的一系列明显而有害的病征。它是由于类癌组织生长到一定程度,且有肝脏转移者才出现的一组临床表现,其出现往往标志类癌已至晚期或处于进展阶段。大约10%的小肠类癌病人有类癌综合征。其临床表现主要涉及皮肤、消化、呼吸、心脏、肌肉、神经等6个系统。有些症状为发作性,每次发作可持续数分钟,但有些症状则为持续性。
(1)发作性症状:
①皮肤:阵发性潮红,是最常见且较早出现的症状,70%左右的病人可有此表现。呈现4种类型:
A.弥漫鲜红性潮红,以面颈、前胸为主,也可遍及全身,每次发作持续数分钟,间歇期皮肤正常。
B.紫色鲜红型,潮红部位与第一型相同,但持续时间长,面部呈发绀样,并可见有小静脉丛,眼结合膜发红及流泪。
C.皮肤不太鲜红,其颜色介于上述两型之间,持续时间可达数小时,甚至1~2天。
D.鲜红色斑片状潮红,以颈基底部最明显。
②胃肠症状:以水样
腹泻为主,严重时每天可达20~30次,大量丢失水和电解质。
腹泻常与皮肤潮红发作程度一致。如把类癌原发病灶和肝脏转移灶切除,
腹泻即可停止。极少数病人可出现吸收不良综合征。伴随
腹泻常有
腹痛、
腹胀、肠鸣。多由癌肿或纤维组织造成的
肠梗阻所致。部分病人有肝脏转移时可触及肿大的肝脏,有压痛。
③哮喘、支气管痉挛:常与皮肤潮红发作同时出现,轻者呈过度换气表现,重者出现哮喘及呼吸困难,严重者可因支气管痉挛而引起窒息。
④血流动力学变化:可引起血压波动,血管舒张性虚脱。
(2)持续性症状:
①面部毛细血管扩张,面色红或略紫。
②面部或肢体水肿,与静脉压增高及5-羟色胺的抗利尿作用有关。
③体内由于烟酸缺乏,患者皮肤粗糙,甚至出现糙皮病样皮肤改变。
④心瓣膜病是类癌综合征的后期症状,类癌细胞产生的过速激素如神经激肽A和P物质有刺激瓣膜纤维化的作用,心内膜下纤维组织增生而使心瓣膜增厚短缩。以右心改变明显,左心较轻,主要受累的是三尖瓣和肺动脉瓣,使之狭窄或关闭不全,出现右心衰竭。这是因为小肠类癌及
肝脏类癌组织分泌的肽胺类物质,入肝静脉、下腔静脉,先达到右心而引起右心病变。约1/3的病人出现上述瓣膜病,在临床上心脏病变是类癌病人的主要死亡原因。
⑤纤维化病变:除心脏外,可在胸膜腔、腹膜腔、心包腔发生纤维素沉积,而引起相应的临床症状。腹腔纤维组织增生可出现腹部包块,引起
肠梗阻。
⑥中枢神经系统症状:智力障碍、神经质、神经错乱、多汗等。另外尚有厌食、乏力、发热等。
3.类癌危象 是类癌病人在麻醉和手术过程中,由于大量的5-羟色胺突然进入血液循环,所出现的一组危及病人生命的症候群。主要表现是严重持续性皮肤潮红、
低血压、支气管痉挛所致呼吸困难、窒息、意识模糊,并逐渐进入
昏迷,如不做紧急处理,可随时死亡。
 并发症
并发症
并发症:
肠梗阻、肠套叠、心内膜纤维化、哮喘等是小肠类癌常见的并发症。
 实验室检查
实验室检查
实验室检查:
1.血清素(
5-羟色胺5-HT)测定 水平升高至0.5~3.0µg/ml(正常值0.1~0.3µg/ml)。
2.尿液
5-羟吲哚乙酸(5-HIAA)测定 大多数转移性类癌病人尿中5-HIAA超过30mg/24h,一般为60~100mg/24h(正常为6~9mg/24h),在测定前2~3天应禁食可产生假阳性结果的食物及药物。但5-HIAA正常者不能排除类癌综合征,尚应检测其他生物活性物质。
 其他辅助检查
其他辅助检查
其他辅助检查:
1.X线钡剂造影 由于小肠类癌系黏膜下肿瘤,当肿瘤较小时,X线钡剂造影不易发现。肿瘤较大长入肠腔或浸润肠壁引起肠管狭窄时,可显示肠腔内息肉样充盈缺损或出现肠套叠征象,病变增大侵及肠系膜则可显示肠外肿块推移邻近肠袢,肠系膜的牵拉使肠袢呈辐辏状排列,肠壁扭曲、肠腔狭窄,甚至梗阻,严重者可引起肠系膜上动脉闭锁,而导致小肠缺血坏死。
2.CT扫描 能显示较原发肿瘤大的肠系膜肿块。伴有钙化及伸向周围的纤维条索影,提示类癌系膜转移。
3.选择性肠系膜动脉造影 对于类癌的诊断和鉴别诊断有较大价值。其影像表现为肿瘤周围放射状小动脉影;肿瘤内部轻、中度染色;无肿瘤血管,也无静脉早期显影:肠系膜动脉分支不规则狭窄、阻塞、扭曲等。这主要与类癌侵及肠系膜或因血清素释放使肠系膜纤维化所致。小肠类癌病灶的多发性以及肠系膜病变引起的改变可资与其他小肠肿瘤鉴别。
4.纤维内镜检查 十二指肠、回肠末端可由纤维十二指肠及结肠镜检查发现,类癌主要以回肠末端居多,通过纤维结肠镜,可检查距回盲瓣30~40cm的回肠段。可见有广基的息肉样病变,活检可确诊。对于小的息肉样病变,可经内镜下高频电摘除,也是治疗手段之一。
 诊断
诊断
诊断:本病早期常无症状,多为偶然发现。病人有典型的类癌综合征时多有肝脏转移,血清素水平升高和(或)伴尿液5-羟吲哚乙酸(5-HIAA)增加,可高度怀疑类癌综合征。
 鉴别诊断
鉴别诊断
鉴别诊断:目前没有相关内容描述.
 治疗
治疗
治疗:
1.手术治疗 手术切除是主要治疗方法,早期手术效果较好,即使发生转移,切除大的功能性原发性肿瘤也能减轻和消除症状。
切除范围:空回肠类癌作包括病变小肠、区域淋巴结和病变肠段系膜的根治性切除术。十二指肠球部类癌直径<1cm者,可作病变肠段局部切除,胃空肠吻合。十二指肠横部<1 cm者,可作病变肠段局部切除十二指肠空肠Roux-en-Y型吻合术。较大的恶性类癌或降部类癌应作胰十二指肠切除术,此手术死亡率高,应掌握指征。如有肝转移灶,病变较局限者,作肝叶切除或转移瘤切除。切除肝内大的孤立转移灶后,症状可明显缓解,尿中5-HIAA明显下降,且可生存多年。不能切除者可作肝动脉插管介入治疗。肝外转移灶也应争取切除,但彻底切除常不易做到,如系膜淋巴结和肝内转移灶不能完全切除,也应尽可能多地切除转移癌组织,即使切线经过癌组织也无妨。因此种姑息性切除常可使症状明显减轻。
有类癌综合征的病人对麻醉特别敏感,易引起支气管痉挛和低血压。有人主张在术前、术中给此类病人
甲基多巴、
氯丙嗪等药物,拮抗5-羟色胺。
2.化学治疗 类癌对化学药物一般不敏感。氟尿嘧啶(5-Fu)、
多柔比星(
阿霉素)、
链佐星(
链脲霉素)联合应用,可望有一定效果,但难以持久。有报道经肠系膜上动脉灌注化疗空肠类癌术后复发病灶,近期效果较好,远期效果待定。
3.针对类癌综合征的治疗
(1)原则:尽可能切除胃肠病灶。目的在于减少5-HT、
激肽释放酶的生成或对抗其作用。很多药物可增加肠色素颗粒膜通透性或改变膜泵作用,使5-HT释放增加,如吗啡、
氟烷、
右旋糖酐、多
黏菌素等,应忌用或少用。
(2)常用药物:
①5-HT合成抑制剂:对氯苯丙氨酸可抑制色氨酸羟化酶,从而减少5-HTP和5-HT生成,有效地缓解恶心、呕吐、腹泻,减轻面颈潮红发作程度(但不能减少发作次数)。常用3~4g/d,分3~4次给予。其副作用为可致中枢神经系统功能紊乱,偶可引起低体温。另外
甲基多巴也能抑制色氨酸羟化酶,减少5-HT的产生,常用0.5g,4次/d。
②5-HT拮抗剂:
A.甲基麦角酰胺,6~24mg/d,口服。急性发作时可予1~4mg一次静注,或用10~20mg加于100~200ml生理盐水中在1~2h内静脉滴注,能较好地控制腹泻及支气管痉挛等类癌综合征。副作用有低血压、晕厥、倦怠和抗药性,长期应用可并发腹膜后、心瓣膜和其他组织纤维化性损害以及水潴留。
B.赛庚啶,6~30mg/d,口服,疗效与甲基麦角酰胺相似,但控制潮红较后者为优。
C.noznam,可分解5-HT,常用2.5g静脉注射。
(3)
激肽释放酶抑制或对抗剂:①抑肽酶:常用2.5~12.5万U静脉注射,24h内可达250万U。②
6-氨基己酸:先以5g静滴,继以1g/h维持。③iniprol(CY66):可用100万U静脉注入,必要时可加大剂量。④苯氧苄氨:予10~30mg/d。
(4)其他药物:少数病例,可试用抗
组胺类药物,皮质类固醇激素及
甲基多巴,后者可250~500mg,1次/6~8h,有助于缓解腹泻;应用泼尼松(强的松)等肾上腺皮质激素可以减轻症状,用量为10mg,3次/d,但不宜长期应用,效果也并不理想。
(5)近来有人报道应用
生长抑素能有效控制类癌综合征,并可使肿瘤缩小。其作用机制包括抑制这类肿瘤对肽胺类激素的合成、分泌、以及加速肽胺类激素的降解,在临床上有明显效果;150~500µg皮下注射,2~3次/d,可使症状在短期内迅速得到控制。大多数病人尿中5-HT代谢产物减少达到一半。
生长抑素人工合成衍生物SMS201-995,可以降低血中5-羟色胺水平,缓解症状,改善肝功,是一种好的姑息性治疗药物。
4.支持疗法 高营养、高热量饮食,蛋白质70g/(kg・d),常规给予维生素。低血压时应首先予以补充血容量,不用儿茶酚胺类治疗。
 预后
预后
预后:小肠类癌的预后较小肠腺癌好。国外多数文献报道术后5年生存率在60%左右。完全根治性切除可高达95%,肝转移灶切除者为20%左右。如尿内5-HIAA排出>150mg/24h,则生存期约为1~1年半。预后不佳的因素包括远处转移,核分裂象指数高,多发性癌灶,出现类癌综合征,以及肿瘤较大和浸润广泛者。
 预防
预防
预防:目前没有相关内容描述.



 流行病学
流行病学
 病因
病因
 发病机制
发病机制

 临床表现
临床表现
 实验室检查
实验室检查
 其他辅助检查
其他辅助检查
 诊断
诊断
 鉴别诊断
鉴别诊断
 治疗
治疗
 预后
预后
 预防
预防